Entendre ne consiste pas seulement à capter des sons. C’est aussi permettre au cerveau de les trier, de les reconnaître, de les interpréter et de leur donner du sens. Lorsqu’une perte auditive s’installe, surtout de façon progressive, le cerveau doit fournir un effort supplémentaire pour comprendre la parole. À long terme, cette surcharge, ajoutée à une moindre stimulation auditive, peut participer à un appauvrissement des échanges, au repli sur soi et à une fragilisation des fonctions cognitives.
L’enjeu n’est donc pas seulement de « mieux entendre ». Il s’agit aussi de maintenir le cerveau actif, de préserver la communication, l’autonomie, la vie sociale et la qualité de vie. C’est tout l’intérêt d’un repérage précoce, d’un diagnostic adapté et, lorsque cela est indiqué, d’un appareillage mis en place sans attendre trop longtemps.
1. Les troubles cognitifs : une installation souvent progressive
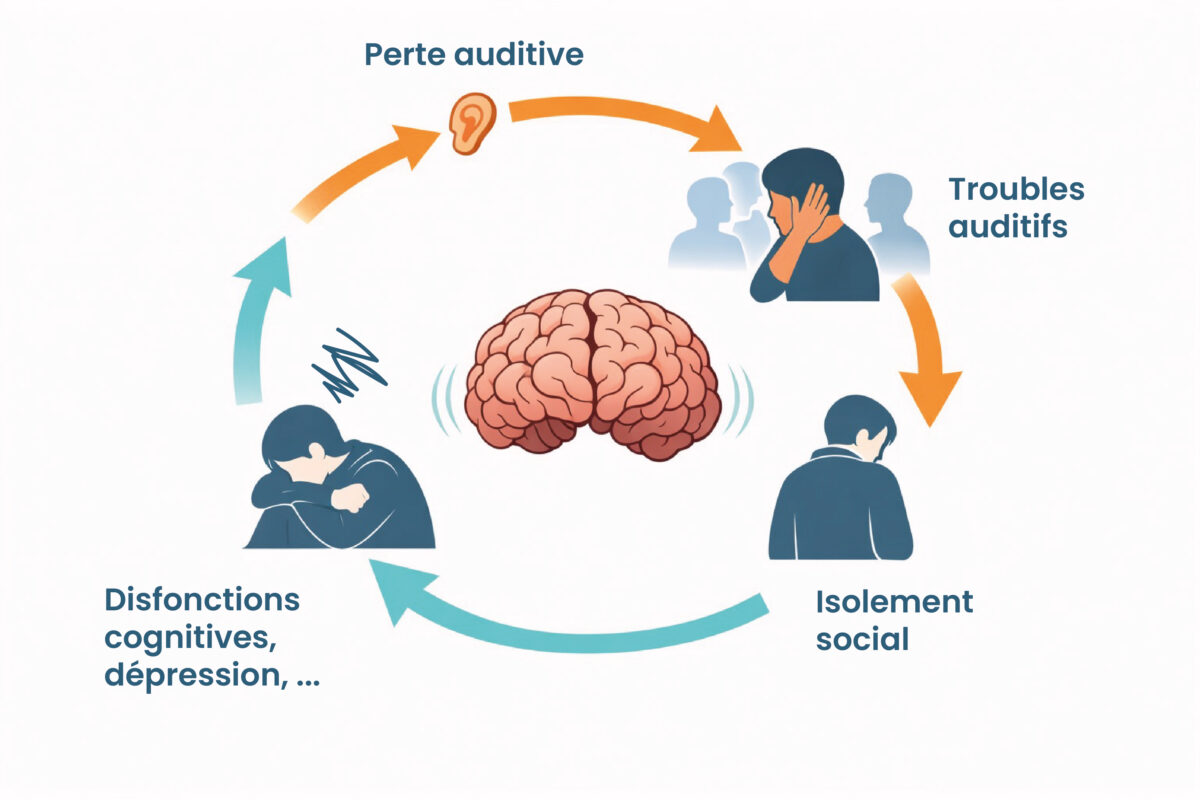
Les troubles cognitifs ne surviennent pas d’un seul coup. Ils peuvent s’installer de manière lente et discrète. Au départ, les signes sont parfois confondus avec de la fatigue, du stress ou le simple vieillissement. Une personne peut commencer à faire répéter plus souvent, à confondre certains mots proches, à mal suivre une conversation de groupe ou à se sentir rapidement épuisée lorsqu’elle doit écouter longtemps. Cette fatigue d’écoute est un signal important : le cerveau compense en permanence ce que l’oreille n’entend plus correctement.
Peu à peu, certaines personnes évitent les environnements bruyants, renoncent aux repas de famille, participent moins aux échanges et deviennent plus passives dans les conversations. Ce retrait n’est pas anodin. Quand la communication devient difficile, la vie sociale peut se réduire, et cette diminution de stimulation cognitive et relationnelle est elle-même défavorable au maintien des fonctions cérébrales.
2. Les troubles cognitifs et leurs conséquences
Une perte auditive non prise en charge peut avoir plusieurs conséquences en cascade. D’abord, elle perturbe la compréhension de la parole, en particulier dans le bruit. Ensuite, elle favorise la confusion phonémique : certains sons se ressemblent davantage, certains mots sont mal discriminés, et le cerveau doit « deviner » plus qu’il ne perçoit réellement. Cette situation augmente l’effort mental nécessaire à l’écoute.
Sur le plan psychologique et social, les conséquences peuvent être importantes : irritabilité, fatigue, perte de confiance, sentiment d’isolement, baisse d’engagement dans les échanges, voire symptômes dépressifs. Concrètement, cela peut se traduire par des comportements très visibles au quotidien : se retirer des conversations, devenir passif, faire répéter, mal comprendre certains mots, se mettre en retrait ou éviter certaines situations sociales jugées trop fatigantes.
Plusieurs mécanismes peuvent expliquer le lien entre audition et cognition : la surcharge cognitive, la privation sensorielle et la diminution des interactions sociales. Lorsque le cerveau est moins stimulé par les sons et la parole, certaines fonctions peuvent être moins sollicitées. Des travaux scientifiques ont également montré une association entre perte auditive, modifications du volume cérébral et augmentation du risque de déclin cognitif.
Il faut toutefois rester précis : la perte auditive ne provoque pas automatiquement une démence. En revanche, elle constitue aujourd’hui un facteur de risque modifiable reconnu. Autrement dit, agir tôt sur l’audition, c’est aussi agir en prévention pour préserver le fonctionnement du cerveau.
3. Le dépistage précoce chez l’audioprothésiste
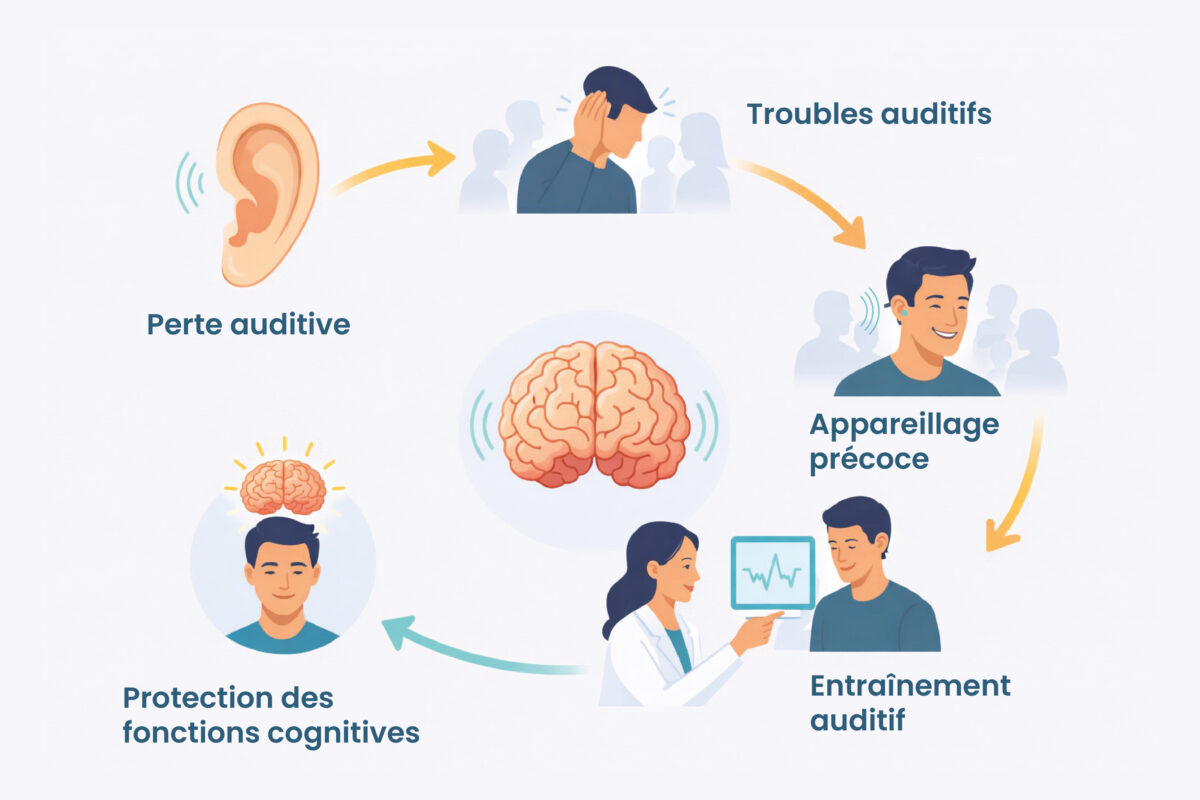
Face à ces enjeux, le premier réflexe utile est le dépistage. Lorsqu’une gêne auditive apparaît, même légère, il est préférable de ne pas attendre. Un dépistage auditif permet d’objectiver une difficulté, de repérer un éventuel trouble et d’orienter la personne vers la suite du parcours de soins.
Plus cette étape intervient tôt, plus on évite que ne s’installent durablement les mécanismes de compensation, de fatigue d’écoute et de retrait relationnel. Chez l’audioprothésiste, ce dépistage a une vocation de repérage. Il ne remplace pas un diagnostic médical, mais il permet d’identifier rapidement une suspicion de perte auditive et de sensibiliser le patient à l’intérêt d’une prise en charge précoce.
4. Si un trouble est détecté : passage chez l’ORL
Si le dépistage met en évidence une anomalie, la consultation chez le médecin ORL est indispensable. Lui seul peut poser un diagnostic, rechercher la cause de la perte auditive, évaluer son degré, écarter une atteinte médicale sous-jacente et prescrire, si nécessaire, une aide auditive.
Cette étape est fondamentale, car toutes les pertes auditives ne se ressemblent pas et toutes ne relèvent pas du même accompagnement. Le passage chez l’ORL permet de sécuriser le parcours du patient et de définir la solution la plus adaptée au profil auditif, à l’état de santé général et aux besoins de communication de la personne.
5. L’appareillage : un levier pour maintenir les fonctions cérébrales
Lorsque l’ORL prescrit une aide auditive, l’appareillage ne doit pas être vu comme un simple amplificateur de son. Son rôle est beaucoup plus large : il vise à redonner au cerveau un signal auditif plus riche, plus lisible et plus exploitable. En rétablissant un meilleur accès aux sons de la parole, l’appareillage aide à diminuer l’effort de compréhension, à soutenir les échanges et à maintenir la stimulation cérébrale.
L’intérêt d’un appareillage précoce est précisément d’éviter que la privation sensorielle ne s’installe trop longtemps. Plus la stimulation auditive est restaurée tôt, plus le cerveau conserve des conditions favorables pour continuer à traiter les sons, la parole et les interactions sociales.
En d’autres termes, mieux entendre permet souvent de mieux comprendre, de moins se fatiguer et de rester engagé dans la vie quotidienne. L’appareillage s’inscrit donc pleinement dans une logique de prévention et de préservation des fonctions cognitives.
6. L’entraînement : faire travailler le cerveau pour réapprendre à entendre
L’appareillage, à lui seul, ne suffit pas toujours. Entendre mieux est une chose ; réapprendre à décoder, trier et comprendre en est une autre. Lorsqu’une perte auditive a duré longtemps, le cerveau a parfois perdu certaines habitudes de traitement du signal sonore. Une phase d’adaptation est donc normale.
C’est pourquoi l’accompagnement est si important. Les réglages progressifs, le suivi, la rééducation de l’écoute et les conseils d’usage permettent au patient de se réhabituer aux sons, de gagner en confort et de retrouver de la fluidité dans la communication. On peut parler ici d’un véritable entraînement cérébral : plus le cerveau reçoit des informations auditives utiles et plus il est sollicité dans des situations de communication réelles, plus il reste mobilisé.
Dans la vie quotidienne, cet entraînement passe aussi par le maintien des conversations, la participation aux activités sociales, l’écoute active et la reprise de situations parfois évitées auparavant. L’objectif n’est pas uniquement d’amplifier le son, mais de remettre la personne dans le mouvement de la communication.
7. Conclusion
La perte auditive ne doit pas être banalisée. Lorsqu’elle n’est pas prise en charge, elle peut favoriser une fatigue d’écoute importante, un retrait social, une baisse de stimulation cognitive et une fragilisation progressive des fonctions cérébrales. À l’inverse, un repérage précoce, un passage par l’ORL, un appareillage adapté et un accompagnement dans le temps constituent une réponse concrète pour préserver à la fois l’audition, la communication et les fonctions cérébrales.
En d’autres termes, appareiller tôt, c’est agir tôt pour le cerveau. Ce n’est pas seulement retrouver du confort auditif ; c’est aussi entretenir le lien aux autres, soutenir l’autonomie et aider le cerveau à rester actif plus longtemps.
À retenir
Une baisse de l’audition peut entraîner bien plus qu’une simple gêne au quotidien. Elle peut augmenter l’effort d’écoute, provoquer un repli sur soi, limiter les échanges et fragiliser certaines fonctions cognitives. Un dépistage précoce, un diagnostic ORL et un appareillage adapté permettent de rompre ce cercle vicieux et de préserver durablement la qualité de vie.
Sources
- The Lancet Commission 2024 – Dementia prevention, intervention, and care
- NIH – Hearing aids slow cognitive decline in people at high risk
- JAMA Otolaryngology – Hearing loss, hearing aids, and dementia risk
- National Library of Medicine – Brain volume changes associated with hearing loss
- Michigan Medicine – Link between hearing loss and cognitive decline
- National Library of Medicine – Hearing loss and cognitive decline
- PubMed – Recent research on hearing loss and cognitive health
- PubMed – Hearing intervention and cognitive preservation
- PLOS ONE – Auditory rehabilitation and listening outcomes
